Pourquoi la chaleur aggrave les fluctuations de glycémie
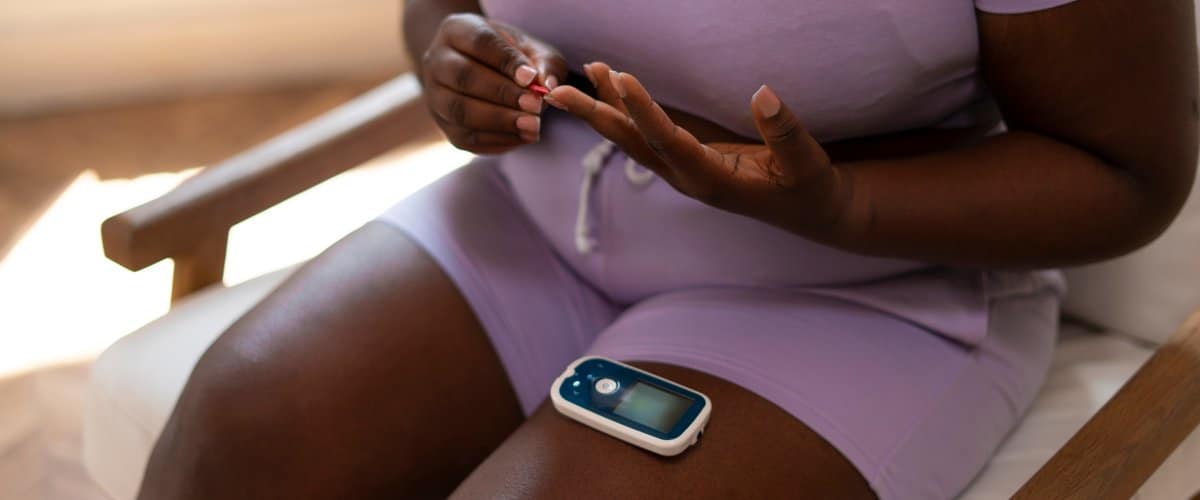
Quand le thermomètre grimpe, je ne compte plus le nombre de personnes diabétiques qui me contactent, surprises de voir leur glycémie jouer aux montagnes russes alors que leur routine n'a pas changé. C'est l'un des effets les plus déroutants de la chaleur sur le diabète : elle perturbe directement l'équilibre glycémique, et ce, de plusieurs manières à la fois.
D'abord, la chaleur dilate les vaisseaux sanguins, c'est un réflexe naturel du corps pour mieux évacuer la chaleur. Sauf que cette vasodilatation accélère l'absorption de l'insuline injectée. Résultat : l'insuline agit plus vite et plus fort que prévu, ce qui augmente nettement le risque d'hypoglycémie. J'ai souvent remarqué chez mes clients qu'ils ressentent des malaises en fin de matinée ou début d'après-midi, alors que leur dosage habituel leur convient parfaitement le reste de l'année.
Mais l'histoire ne s'arrête pas là. La chaleur intense est aussi un stress physiologique pour l'organisme, qui libère alors des hormones comme le cortisol ou l'adrénaline. Ces hormones ont tendance à faire monter la glycémie. Ajoutez à cela la déshydratation qui concentre le glucose dans le sang, et vous obtenez un cocktail instable où hypoglycémies et hyperglycémies peuvent se succéder dans la même journée.
Les personnes diabétiques sont également moins armées pour réguler leur température corporelle, notamment celles qui vivent avec des complications comme la neuropathie. Leur capacité à transpirer peut être réduite, ce qui rend la gestion de la chaleur encore plus délicate. Personnellement, je conseille toujours de considérer la chaleur comme un facteur actif dans la gestion du diabète, pas seulement comme un inconfort passager.
Comment bien conserver son insuline en cas de fortes chaleurs
L'insuline, c'est un médicament fragile. Elle déteste autant le froid extrême que la chaleur excessive. En 2026, avec des étés de plus en plus caniculaires, la question de sa conservation est devenue centrale pour beaucoup de mes proches diabétiques.
| Situation | ❌ À éviter | ✅ À privilégier |
|---|---|---|
| Transport | Laisser l'insuline dans la voiture ou en plein soleil | Pochette isotherme avec pains de glace 🧊 |
| Stockage maison | Placer près d'une fenêtre ou d'un radiateur | Tiroir frais à l'abri de la lumière 🏠 |
| Température idéale | Au-dessus de 30°C ou congélation | Entre 2°C et 8°C (non utilisée) / <25°C (en cours) 🌡️ |
| Durée validité | Garder un flacon exposé à la chaleur | Jeter toute insuline ayant subi +30°C 🗑️ |
| Voyage/plage | Sac classique sans protection | Trousse réfrigérante spéciale diabète 🏖️ |
La température critique se situe autour de 30°C. Au-delà, l'insuline commence à se dégrader, même si elle garde son aspect normal. Un ami m'a raconté avoir continué à utiliser son insuline après une journée à la plage, sans comprendre pourquoi sa glycémie ne baissait plus. L'insuline avait perdu son efficacité, tout simplement.
Dans ma méthode, je recommande d'investir dans une pochette isotherme de qualité. Attention toutefois à ne pas placer l'insuline directement contre les pains de glace : le contact direct avec le froid peut aussi l'endommager. Vérifiez régulièrement l'aspect de votre insuline. Si elle devient trouble (pour les insulines normalement limpides), change de couleur ou contient des grumeaux, ne l'utilisez jamais. Mieux vaut prévenir que guérir.
Quelle surveillance adopter pendant une période caniculaire
Pendant les vagues de chaleur, je conseille systématiquement à mes clients diabétiques de multiplier les contrôles glycémiques. Si vous mesurez habituellement votre glycémie trois fois par jour, passez à cinq ou six mesures durant une canicule. La chaleur est imprévisible dans ses effets, et seule une surveillance rapprochée permet d'anticiper les déséquilibres.
💡 Surveillances essentielles en période de forte chaleur :
- 🩸 Contrôler la glycémie avant et après toute exposition à la chaleur, même courte
- 💧 Vérifier la couleur des urines (foncées = déshydratation à corriger immédiatement)
- ⚡ Mesurer la glycémie supplémentaire en cas de fatigue inhabituelle ou malaise
- 🌡️ Prendre sa température corporelle si sensation de surchauffe
- 📱 Activer les alertes de son système de mesure continue (CGM) avec seuils abaissés
Les dispositifs de mesure continue du glucose (CGM) sont particulièrement précieux en 2026. Ils permettent de suivre les tendances en temps réel et d'anticiper les fluctuations avant qu'elles ne deviennent problématiques. Personnellement, j'encourage mes proches à baisser leurs seuils d'alerte de 10 à 20 mg/dL pendant les périodes caniculaires, pour être prévenu plus tôt en cas de baisse.
N'oubliez pas de surveiller aussi votre hydratation. La soif n'est pas toujours un indicateur fiable, surtout chez les personnes âgées diabétiques. Pesez-vous le matin : une perte de poids rapide (plus d'un kilo en 24h) traduit souvent une déshydratation sévère. Notez également tout changement dans vos sensations : vision trouble, grande fatigue, maux de tête persistants sont autant de signaux d'alerte à ne pas négliger. Ils peuvent indiquer une hyperglycémie liée à la déshydratation ou, au contraire, une hypoglycémie masquée par les symptômes de la chaleur.
Les gestes essentiels pour prévenir l'hypoglycémie et la déshydratation
Dans mon expérience, la prévention reste l'arme la plus efficace face au couple diabète et chaleur. Et elle repose sur deux piliers simples mais non négociables : boire abondamment et adapter son alimentation.
Côté hydratation, l'objectif minimum tourne autour de 1,5 à 2 litres par jour en temps normal, mais il faut facilement doubler cette quantité en cas de forte chaleur. Je recommande toujours d'avoir une bouteille d'eau fraîche à portée de main, même pour rester à la maison. L'eau reste la meilleure option, éventuellement agrémentée d'une rondelle de citron ou de concombre pour varier les plaisirs. Évitez les boissons sucrées qui aggravent la glycémie et les boissons alcoolisées qui favorisent la déshydratation.
Pour prévenir l'hypoglycémie, gardez toujours avec vous de quoi resucrer rapidement. Mon carré de chocolat noir du soir, je ne le négocie jamais, mais en pleine chaleur, je conseille plutôt des comprimés de glucose ou des briques de jus de fruit qui supportent mieux les températures élevées. Les barres chocolatées fondent et deviennent impraticables.
Adaptez vos horaires d'activité physique : sortez tôt le matin ou en soirée, jamais entre 11h et 17h. Même une simple promenade peut déclencher une chute de glycémie si elle est faite en plein soleil. Portez des vêtements légers, clairs et respirants, et n'oubliez jamais votre protection solaire. Un coup de soleil sévère peut faire grimper la glycémie à cause du stress qu'il impose au corps.
Enfin, informez votre entourage de votre situation. Mes clients qui vivent seuls, je leur conseille systématiquement d'appeler un proche chaque jour pendant les canicules. En cas de malaise, quelqu'un doit pouvoir intervenir rapidement. Préparez aussi une trousse d'urgence contenant lecteur de glycémie, insuline de secours, resucrage, et gardez-la dans un endroit frais et accessible.
Reconnaître les signes d'alerte et réagir rapidement
Le plus délicat avec la chaleur, c'est qu'elle brouille les pistes. Les symptômes d'une hypoglycémie peuvent ressembler à ceux d'un coup de chaleur : sueurs, tremblements, confusion, faiblesse. J'ai souvent remarqué que des personnes diabétiques attribuaient leur malaise uniquement à la chaleur, sans penser à vérifier leur glycémie, ce qui retardait dangereusement la prise en charge.
Apprenez à distinguer ces situations. Une hypoglycémie s'accompagne généralement de faim soudaine, palpitations, et amélioration rapide après resucrage. Un coup de chaleur, lui, se manifeste par une peau très chaude et sèche (ou au contraire très moite), des nausées, une confusion plus marquée, et ne s'améliore pas après avoir mangé du sucre. En cas de doute, testez toujours votre glycémie avant d'agir.
Les signes de déshydratation sévère nécessitent une réaction immédiate. Si vos urines deviennent très foncées, que votre bouche est extrêmement sèche malgré une hydratation récente, que vous ressentez des vertiges ou une grande faiblesse, vous êtes probablement en déshydratation avancée. Buvez lentement, par petites gorgées, et installez-vous dans un endroit frais. Vérifiez votre glycémie : la déshydratation concentre le sucre dans le sang et peut provoquer une hyperglycémie dangereuse.
Certains signes doivent vous conduire à appeler les secours sans attendre : confusion importante, perte de connaissance, impossibilité de boire, température corporelle au-delà de 39,5°C, douleur thoracique, essoufflement intense. Ne temporisez jamais face à ces symptômes. En attendant les secours, allongez-vous à l'ombre ou dans une pièce climatisée, mouillez votre peau avec de l'eau fraîche (pas glacée), et si vous êtes conscient, buvez par petites gorgées.
Personnellement, je conseille à tous mes proches diabétiques de consulter leur médecin ou diabétologue avant la période estivale, idéalement en mai ou début juin. Cette consultation permet d'ajuster les doses d'insuline si nécessaire, de revoir les consignes d'urgence, et de s'assurer que vous disposez de tout le matériel nécessaire pour passer un été serein. La chaleur reviendra chaque année, peut-être même de plus en plus intense. Autant être parfaitement préparé.
Foire aux questions ❓
❓ Comment la chaleur affecte-t-elle la glycémie chez les personnes diabétiques ?
La chaleur dilate les vaisseaux sanguins, ce qui accélère l’absorption de l’insuline et augmente le risque d’hypoglycémie. Simultanément, la chaleur provoque un stress physiologique qui libère des hormones (cortisol, adrénaline) et fait monter la glycémie, tandis que la déshydratation concentre le glucose dans le sang. Ce cocktail instable peut causer des fluctuations glycémiques importantes dans la même journée.
🧊 Quelle est la meilleure façon de conserver l’insuline pendant l’été et le diabète et chaleur ?
L’insuline doit être conservée entre 2°C et 8°C avant ouverture, et en dessous de 25°C une fois en cours d’utilisation. Au-delà de 30°C, elle se dégrade rapidement. Utilisez toujours une pochette isotherme de qualité avec des pains de glace (sans contact direct), évitez le coffre de la voiture et les endroits ensoleillés. Inspectez régulièrement votre insuline : si elle devient trouble, décolorée ou contient des grumeaux, jetez-la immédiatement.
⚡ Combien de fois faut-il mesurer sa glycémie en cas de canicule ?
Pendant une vague de chaleur, multiplier vos contrôles glycémiques à cinq ou six mesures par jour est recommandé, au lieu des trois habituels. Mesurez avant et après toute exposition à la chaleur, ainsi qu’en cas de fatigue inhabituelle ou de malaise. Les dispositifs de mesure continue du glucose (CGM) sont particulièrement utiles pour anticiper les fluctuations en temps réel et abaisser les seuils d’alerte de 10 à 20 mg/dL.
💧 Quelle quantité d’eau faut-il boire quand on est diabétique et qu’il fait très chaud ?
En période de forte chaleur, il est recommandé de doubler votre consommation habituelle d’eau, portant le total à 3 ou 4 litres par jour, voire plus selon l’intensité de la chaleur. Privilégiez l’eau pure, éventuellement agrémentée de citron ou concombre. Évitez les boissons sucrées (qui aggravent la glycémie) et l’alcool (qui favorise la déshydratation). Gardez toujours une bouteille d’eau fraîche à portée de main, même à la maison.
🚨 Comment distinguer une hypoglycémie d’un coup de chaleur ?
Une hypoglycémie provoque généralement une faim soudaine, des palpitations, des tremblements et s’améliore rapidement après resucrage. Un coup de chaleur, lui, se manifeste par une peau très chaude et sèche (ou excessivement moite), des nausées, une confusion prolongée, et ne s’améliore pas avec du sucre. En cas de doute, testez toujours votre glycémie avant d’agir. Face à des signes graves (confusion intense, perte de connaissance, température au-delà de 39,5°C), appelez les secours sans attendre.